Основен критерий артериална хипертония (или артериална хипертония) като цяла група заболявания - стабилно, тоест открито чрез многократни измервания в различни дни, повишаване на кръвното налягане (BP). Въпросът какъв вид кръвно налягане се счита за повишено не е толкова прост, колкото може да изглежда. Факт е, че сред практически здрави хора обхватът на стойностите на кръвното налягане е доста широк. Резултатите от дългосрочно наблюдение на хора с различни нива на кръвното налягане показаха, че вече започвайки от ниво 115/75 mm Hg. Чл., всяко допълнително повишаване на кръвното налягане с 10 mm Hg. Чл. е придружено от повишен риск от развитие на сърдечно-съдови заболявания (предимно коронарна болест на сърцето и инсулт). Въпреки това, ползите от съвременните методи за лечение на артериална хипертония са доказани главно само при пациенти, чието кръвно налягане надвишава 140/90 mmHg. Чл. Поради тази причина беше договорено тази прагова стойност да се разглежда като критерий за идентифициране на артериална хипертония.
Повишеното кръвно налягане може да бъде придружено от десетки различни хронични заболявания, а хипертонията е само едно от тях, но най-честата: приблизително 9 от 10 случая. Диагнозата хипертония се установява в случаите, когато има стабилно повишаване на кръвното налягане, но не се откриват други заболявания, които водят до повишаване на кръвното налягане.
Хипертонията е заболяване, при което стабилното повишаване на кръвното налягане е основната му проява. Чрез наблюдения на големи групи хора са установени рискови фактори, които увеличават вероятността от неговото развитие. В допълнение към генетичното предразположение, което някои хора имат, тези рискови фактори включват:
- затлъстяване;
- бездействие;
- прекомерна консумация на готварска сол, алкохол;
- хроничен стрес;
- пушене.
Изобщо всички тези характеристики, които съпътстват съвременния градски начин на живот в индустриализираните страни. Ето защо хипертонията се счита за болест на начина на живот и целенасочените промени към по-добро винаги трябва да се разглеждат като част от програмата за лечение на хипертония за всеки отделен случай.
Какви други заболявания са придружени от повишено кръвно налягане? Това са много бъбречни заболявания (пиелонефрит, гломерулонефрит, поликистоза, диабетна нефропатия, стеноза (стесняване) на бъбречните артерии и др.), Редица ендокринни заболявания (надбъбречни тумори, хипертиреоидизъм, болест и синдром на Кушинг), синдром на обструктивна сънна апнея и някои други, по-редки заболявания. Редовната употреба на лекарства като глюкокортикостероиди, нестероидни противовъзпалителни средства и орални контрацептиви също може да доведе до постоянно повишаване на кръвното налягане. Изброените по-горе заболявания и състояния водят до развитие на така наречената вторична, или симптоматична, артериална хипертония. Лекарят поставя диагноза хипертония, ако по време на разговор с пациента, установяване на историята на заболяването, преглед, както и въз основа на резултатите от някои, предимно прости лабораторни и инструментални методи на изследване, диагнозата на някоя от вторичните артериални хипертонии изглежда малко вероятна.
Ако забележите подобни симптоми, консултирайте се с Вашия лекар. Не се самолекувайте - това е опасно за вашето здраве!
Симптоми на артериална хипертония
Самото високо кръвно налягане не се проявява в никакви субективни усещания за много хора. Ако високото кръвно налягане е придружено от симптоми, това може да включва усещане за тежест в главата, главоболие, мигане пред очите, гадене, световъртеж, нестабилност при ходене, както и редица други симптоми, които са доста неспецифични за високото кръвно налягане. Изброените по-горе симптоми се проявяват много по-ясно по време на хипертонична криза - внезапно значително повишаване на кръвното налягане, водещо до явно влошаване на състоянието и благосъстоянието.
Би било възможно да продължите да изброявате възможните симптоми на хипертония, разделени със запетаи, но няма особена полза от това. защо Първо, всички тези симптоми са неспецифични за хипертонията (т.е. могат да се появят поотделно или в различни комбинации при други заболявания), и второ, за да се установи наличието на артериална хипертония, е важен самият факт на стабилно повишаване на кръвното налягане. И това се разкрива не чрез оценка на субективни симптоми, а само чрез измерване на кръвното налягане, при това многократно. Това означава, първо, че „на едно заседание“ човек трябва да измерва кръвното налягане два или три пъти (с кратка пауза между измерванията) и да вземе средното аритметично от две или три измерени стойности като истинско кръвно налягане. Второ, стабилността на повишаването на кръвното налягане (критерий за диагностициране на хипертонията като хронично заболяване) трябва да бъде потвърдена чрез измервания в различни дни, за предпочитане с интервал от поне една седмица.
Ако се развие хипертонична криза, определено ще има симптоми, в противен случай това не е хипертонична криза, а просто безсимптомно повишаване на кръвното налягане. И тези симптоми могат да бъдат както изброените по-горе, така и други, по-сериозни - те са обсъдени в раздела "Усложнения".
Симптоматичната (вторична) артериална хипертония се развива като част от други заболявания и следователно техните прояви, в допълнение към действителните симптоми на високо кръвно налягане (ако има такива), зависят от основното заболяване. Например при хипералдостеронизъм това може да бъде мускулна слабост, крампи и дори преходна (с продължителност часове или дни) парализа на мускулите на краката, ръцете и врата. При синдром на обструктивна сънна апнея - хъркане, сънна апнея, сънливост през деня.
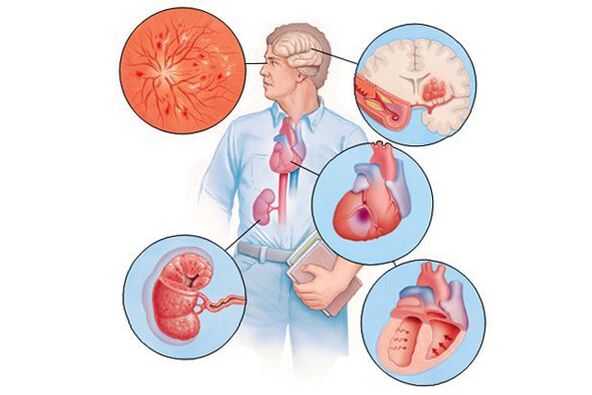
Ако хипертонията с течение на времето - обикновено много години - води до увреждане на различни органи (в този контекст те се наричат "целеви органи"), това може да се прояви като намаляване на паметта и интелигентността, инсулт или преходен мозъчно-съдов инцидент, увеличаване на дебелината на стените на сърцето, ускорено развитие на атеросклеротични плаки в съдовете на сърцето и други органи, инфаркт на миокарда или стенокардия, намаляване на скоростта на филтриране на кръвта в бъбреците и т.н. Съответно клиничните прояви ще бъдат причинени от тези усложнения, а не от повишаване на кръвното налягане като такова.
Патогенеза на артериалната хипертония
При хипертония, дисрегулацията на съдовия тонус и повишеното кръвно налягане са основното съдържание на това заболяване, така да се каже, неговата „квинтесенция“. Фактори като генетична предразположеност, затлъстяване, липса на физическа активност, прекомерна консумация на трапезна сол, алкохол, хроничен стрес, тютюнопушене и редица други, свързани главно с характеристиките на начина на живот, водят с течение на времето до нарушаване на функционирането на ендотела - вътрешния слой на артериалните съдове с дебелина един клетъчен слой, който участва активно в регулирането на тонуса и следователно на лумена на кръвоносните съдове. Тонусът на микроваскулатурните съдове, а оттам и обемът на локалния кръвен поток в органите и тъканите, се регулира автономно от ендотела, а не директно от централната нервна система. Това е система за локално регулиране на кръвното налягане. Съществуват обаче и други нива на регулация на кръвното налягане – централната нервна система, ендокринната система и бъбреците (които също реализират своята регулаторна роля до голяма степен поради способността си да участват в хормоналната регулация на ниво цял организъм). Нарушенията в тези сложни регулаторни механизми водят като цяло до намаляване на способността на цялата система да се адаптира фино към постоянно променящите се нужди на органите и тъканите от кръвоснабдяване.
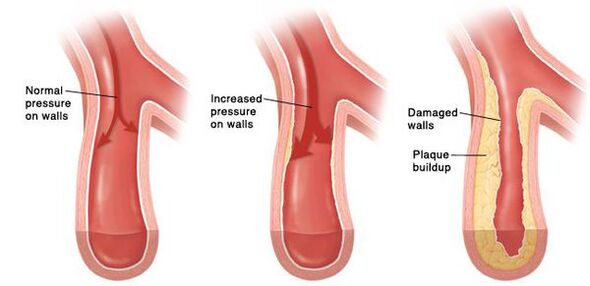
С течение на времето се развива постоянен спазъм на малки артерии и впоследствие стените им се променят толкова много, че вече не могат да се върнат в първоначалното си състояние. В по-големите съдове, поради постоянно повишено кръвно налягане, атеросклерозата се развива с ускорени темпове. Стените на сърцето стават по-дебели, развива се хипертрофия на миокарда и след това разширяването на кухините на лявото предсърдие и лявата камера. Повишеното налягане уврежда гломерулите, броят им намалява и в резултат на това намалява способността на бъбреците да филтрират кръвта. В мозъка, поради промени в захранващите го кръвоносни съдове, също настъпват негативни промени - появяват се малки огнища на кръвоизливи, както и малки зони на некроза (смърт) на мозъчни клетки. При разкъсване на атеросклеротична плака в достатъчно голям съд се получава тромбоза, луменът на съда се запушва и това води до инсулт.
Класификация и етапи на развитие на артериалната хипертония
Хипертонията, в зависимост от степента на повишено кръвно налягане, се разделя на три степени. Освен това, като се вземе предвид повишаването на риска от сърдечно-съдови заболявания по скала „година-десетилетие“, вече започвайки от ниво на кръвното налягане над 115/75 mm Hg. чл., има още няколко градации на нивата на кръвното налягане.
Ако стойностите на систолното и диастоличното кръвно налягане попадат в различни категории, тогава степента на артериална хипертония се оценява по най-високата от двете стойности и няма значение - систолно или диастолно. Степента на повишаване на кръвното налягане при диагностициране на хипертония се определя чрез многократни измервания в различни дни.
В някои страни продължават да се разграничават стадии на хипертонията, докато европейските препоръки за диагностика и лечение на артериална хипертония не споменават никакви стадии. Идентифицирането на етапите има за цел да отрази етапността на хода на хипертонията от нейното начало до появата на усложнения.
Има три етапа:
- Етап I предполага, че все още няма очевидно увреждане на онези органи, които най-често са засегнати от това заболяване: няма уголемяване (хипертрофия) на лявата камера на сърцето, няма значително намаляване на скоростта на филтрация в бъбреците, което се определя, като се вземе предвид нивото на креатинина в кръвта, протеинът албумин не се открива в урината, удебеляване на стените на каротидните артерии или атеросклероза плаки в тях не се откриват и т.н. Такова увреждане на вътрешните органи обикновено е безсимптомно.
- Ако има поне един от изброените признаци, диагностицирайте Етап II хипертония.
- И накрая, около Етап III За хипертония се говори, когато има поне едно сърдечно-съдово заболяване с клинични прояви, свързани с атеросклероза (инфаркт на миокарда, инсулт, ангина пекторис, атеросклеротично увреждане на артериите на долните крайници) или, например, сериозно увреждане на бъбреците, проявяващо се с изразено намаляване на филтрацията и / или значителна загуба на протеин в урината.
Тези етапи не винаги естествено се заменят един с друг: например, човек е претърпял инфаркт на миокарда и след няколко години е настъпило повишаване на кръвното налягане - оказва се, че такъв пациент веднага има хипертония в III стадий. Целта на стадирането е главно да се класират пациентите според техния риск от сърдечно-съдови усложнения. От това зависят и мерките за лечение: колкото по-висок е рискът, толкова по-интензивно е лечението. При формулиране на диагнозата рискът се оценява в четири степени. В същото време 4-та градация съответства на най-големия риск.
Усложнения на артериалната хипертония
Целта на лечението на хипертонията не е да се „свали“ високото кръвно налягане, а да се намали максимално риска от сърдечно-съдови и други усложнения в дългосрочен план, тъй като този риск – отново, когато се оценява по скала „година-десетилетие“ – се увеличава с всеки допълнителни 10 mm Hg. Чл. вече от ниво на кръвното налягане 115/75 mm Hg. Чл. Това се отнася до усложнения като инсулт, коронарна болест на сърцето, съдова деменция (деменция), хронична бъбречна и хронична сърдечна недостатъчност, атеросклеротични съдови лезии на долните крайници.
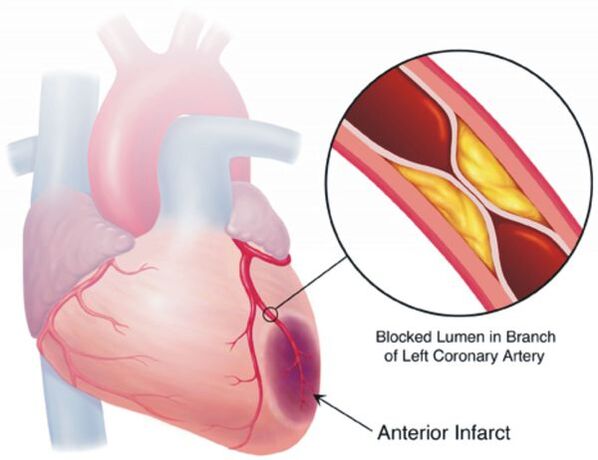
Повечето пациенти с хипертония за момента не се тревожат за нищо, така че нямат голяма мотивация да се лекуват, редовно да приемат определен минимум от лекарства и да променят начина си на живот към по-здравословен. Въпреки това, при лечението на хипертония няма еднократни мерки, които да ви позволят да забравите за това заболяване завинаги, без да правите нищо повече за лечението му.
Диагностика на артериална хипертония
С диагнозата артериална хипертония като такава обикновено всичко е доста просто: това изисква само многократно регистрирано кръвно налягане на ниво 140/90 mm Hg. Чл. и по-високи. Но хипертонията и артериалната хипертония не са едно и също нещо: както вече споменахме, повишаването на кръвното налягане може да се прояви при редица заболявания и хипертонията е само едно от тях, макар и най-често срещаното. При провеждане на диагностика лекарят, от една страна, трябва да се увери, че повишаването на кръвното налягане е стабилно, а от друга страна, да оцени вероятността повишаването на кръвното налягане да е проява на симптоматична (вторична) артериална хипертония.
За да направите това, на първия етап от диагностичното търсене лекарят установява на каква възраст кръвното налягане за първи път започва да се повишава, дали има симптоми като,например хъркане със спиране на дишането по време на сън, пристъпи на мускулна слабост, необичайни примеси в урината, пристъпи на внезапно сърцебиене с изпотяване и главоболие и др. Има смисъл да се изясни какви лекарства и хранителни добавки приема пациентът, тъй като в някои случаи те могат да доведат до повишаване на кръвното налягане или влошаване на вече повишено. Няколко рутинни (извършвани при почти всички пациенти с високо кръвно налягане) диагностични тестове, заедно с информацията, получена по време на разговор с лекар, помагат да се оцени вероятността от някои форми на вторична хипертония: пълен анализ на урината, определяне на концентрацията на креатинин и глюкоза в кръвта, а понякога и на калий и други електролити. Като цяло, като се има предвид ниското разпространение на вторичните форми на артериална хипертония (около 10% от всички нейни случаи), по-нататъшното търсене на тези заболявания като възможна причина за високо кръвно налягане трябва да има основателни причини. Следователно, ако на първия етап от диагностичното търсене не се открият значими данни в полза на вторичния характер на артериалната хипертония, тогава в бъдеще се счита, че кръвното налягане се повишава поради хипертония. Тази преценка понякога може да бъде преразгледана впоследствие, когато се появят нови данни за пациента.
В допълнение към търсенето на данни за възможния вторичен характер на повишаването на кръвното налягане, лекарят определя наличието на рискови фактори за сърдечно-съдови заболявания (това е необходимо за оценка на прогнозата и по-целенасочено търсене на увреждане на вътрешните органи), както и евентуално съществуващи заболявания на сърдечно-съдовата система или тяхното асимптоматично увреждане - това влияе върху оценката на прогнозата и стадия на хипертонията, избора на терапевтичен мерки. За тази цел, в допълнение към разговора с пациента и неговото изследване, се извършват редица диагностични изследвания (например електрокардиография, ехокардиография, ултразвуково изследване на съдовете на шията и, ако е необходимо, някои други изследвания, естеството на които се определя от вече получените медицински данни за пациента).
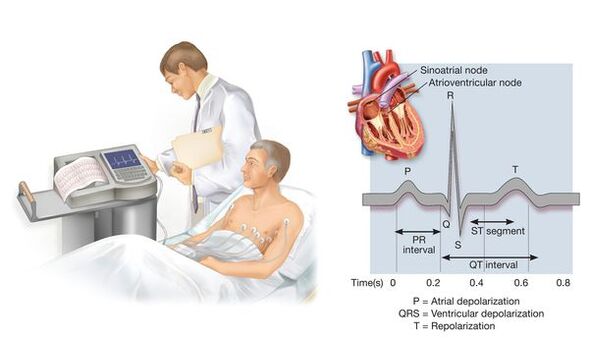
Ежедневното наблюдение на кръвното налягане с помощта на специални компактни устройства ви позволява да оцените промените в кръвното налягане по време на обичайния начин на живот на пациента. Това изследване не е необходимо във всички случаи - главно, ако кръвното налягане, измерено при назначаването на лекар, се различава значително от това, измерено у дома, ако е необходимо да се оцени кръвното налягане през нощта, ако има съмнение за епизоди на хипотония и понякога за оценка на ефективността на лечението.
По този начин във всички случаи се използват някои диагностични методи при изследване на пациент с високо кръвно налягане; използването на други методи е по-селективно, в зависимост от вече получените данни за пациента, за да се проверят предположенията, които лекарят е направил по време на предварителния преглед.
Лечение на артериална хипертония
По отношение на нелекарствените мерки, насочени към лечение на хипертония, са натрупани най-убедителни доказателства за положителната роля на намаляването на приема на сол, намаляването и поддържането на телесното тегло на това ниво, редовните физически тренировки (усилия), не повече от умерената консумация на алкохол, както и увеличаването на съдържанието на зеленчуци и плодове в диетата. Само всички тези мерки са ефективни като част от дългосрочните промени в нездравословния начин на живот, довели до развитието на хипертония. Например намаляването на телесното тегло с 5 kg води до понижение на кръвното налягане средно с 4,4/3,6 mmHg. Чл. - изглежда малко, но в комбинация с другите изброени по-горе мерки за подобряване на начина ви на живот, ефектът може да бъде доста значителен.
Подобряването на начина на живот е оправдано за почти всички пациенти с хипертония, но лечението с лекарства е показано, макар и не винаги, в повечето случаи. При пациенти с повишаване на кръвното налягане от 2 и 3 градуса, както и с хипертония от всякаква степен с висок изчислен сърдечно-съдов риск, лечението с лекарства е задължително (неговото дългосрочноползата е доказана в много клинични проучвания), тогава при хипертония степен 1 с нисък и умерен изчислен сърдечно-съдов риск ползата от такова лечение не е убедително доказана в големи клинични изпитвания. В такива ситуации възможната полза от лекарствената терапия се преценява индивидуално, като се вземат предвид предпочитанията на пациента. Ако, въпреки подобряването на начина на живот, повишаването на кръвното налягане при такива пациенти продължава няколко месеца при многократни посещения при лекар, е необходимо да се преоцени необходимостта от употреба на лекарства. Освен това големината на изчисления риск често зависи от пълнотата на изследването на пациента и може да се окаже значително по-висока от първоначално смятаното. В почти всички случаи на лечение на хипертония те се стремят да постигнат стабилизиране на кръвното налягане под 140/90 mmHg. Чл. Това не означава, че при 100% от измерванията то ще бъде под тези стойности, но колкото по-рядко кръвното налягане, измерено при стандартни условия (описани в раздел „Диагностика”), надвишава този праг, толкова по-добре. Благодарение на това лечение рискът от сърдечно-съдови усложнения е значително намален, а хипертоничните кризи, ако се появят, са много по-редки, отколкото без лечение. Благодарение на съвременните медикаменти тези негативни процеси, които при хипертонията неизбежно и латентно разрушават вътрешните органи във времето (предимно сърцето, мозъка и бъбреците), тези процеси се забавят или спират, а в някои случаи дори могат да бъдат обърнати.
От лекарствата за лечение на хипертония основните са 5 класа лекарства:
- диуретици (диуретици);
- калциеви антагонисти;
- инхибитори на ангиотензин-конвертиращия ензим (имена, завършващи на -adj);
- ангиотензин II рецепторни антагонисти (имена, завършващи на -sartan);
- бета блокери.
Напоследък особено се подчертава ролята на първите четири класа лекарства в лечението на хипертонията. Използват се и бета-блокери, но главно когато употребата им се налага от съпътстващи заболявания – в тези случаи бета-блокерите имат двойно предназначение.
В днешно време предпочитание се дава на комбинации от лекарства, тъй като лечението с някое от тях рядко води до постигане на желаното ниво на кръвното налягане. Има и фиксирани комбинации от лекарства, които правят лечението по-удобно, тъй като пациентът приема само една таблетка вместо две или дори три. Изборът на необходимите класове лекарства за конкретен пациент, както и техните дози и честота на приложение, се извършва от лекаря, като се вземат предвид такива данни за пациента като ниво на кръвното налягане, съпътстващи заболявания и др.
Благодарение на многостранните положителни ефекти на съвременните лекарства, лечението на хипертонията включва не само понижаване на кръвното налягане като такова, но и защита на вътрешните органи от негативните ефекти на онези процеси, които съпътстват високото кръвно налягане. Освен това, тъй като основната цел на лечението е да се сведе до минимум рискът от неговите усложнения и да се увеличи продължителността на живота, може да се наложи да се коригира нивото на холестерола в кръвта, да се вземат лекарства, които намаляват риска от образуване на кръвни съсиреци (което води до инфаркт на миокарда или инсулт) и т.н. хипертония и забавят растежа на атеросклеротичните плаки в кръвоносните съдове. По този начин лечението на хипертонията включва справяне с болестта по много начини и постигането на нормално кръвно налягане е само един от тях.
Прогноза. Профилактика
Общата прогноза се определя не само и не толкова от факта на високо кръвно налягане, а от броя на рисковите фактори за сърдечно-съдови заболявания, степента на тяхната тежест и продължителността на негативното въздействие.
Тези рискови фактори са:
- пушене;
- повишени нива на холестерол в кръвта;
- високо кръвно налягане;
- затлъстяване;
- заседнал начин на живот;
- възраст (с всяко десетилетие, живяно след 40 години, рискът се увеличава);
- мъжки пол и други.
В този случай е важна не само интензивността на излагане на рискови фактори (например пушенето на 20 цигари на ден несъмнено е по-лошо от 5 цигари, въпреки че и двете са свързани с по-лоша прогноза), но и продължителността на тяхното излагане. За хора, които все още нямат очевидни сърдечно-съдови заболявания, различни от хипертония, прогнозата може да бъде оценена с помощта на специални електронни калкулатори, единият от които взема предвид пол, възраст, ниво на холестерол в кръвта, кръвно налягане и тютюнопушене. Електронният калкулатор SCORE е подходящ за оценка на риска от смърт от сърдечно-съдови заболявания през следващите 10 години от датата на оценката на риска. В същото време полученият в повечето случаи риск, който е нисък в абсолютни числа, може да създаде подвеждащо впечатление, тъй като Калкулаторът ви позволява да изчислите риска от сърдечно-съдова смърт. Рискът от нефатални усложнения (миокарден инфаркт, инсулт, ангина пекторис и др.) е в пъти по-висок. Наличието на захарен диабет повишава риска спрямо калкулаторно изчисления: при мъжете 3 пъти, а при жените – дори 5 пъти.
По отношение на превенцията на хипертонията можем да кажем, че тъй като рисковите фактори за нейното развитие са известни (бездействие, наднормено тегло, хроничен стрес, редовен недоспиване, злоупотреба с алкохол, повишена консумация на трапезна сол и други), то всички промени в начина на живот, които намаляват въздействието на тези фактори, намаляват и риска от развитие на хипертония. Въпреки това, едва ли е възможно да се намали напълно този риск до нула - има фактори, които изобщо не зависят или зависят малко от нас: генетични характеристики, пол, възраст, социална среда и някои други. Проблемът е, че хората започват да мислят за превенцията на хипертонията най-вече когато вече са нездравословни и кръвното налягане вече е повишено в една или друга степен. И това не е толкова въпрос на профилактика, колкото на лечение.

















